
Securimed News est le nouveau site de support de Securimed

Securimed News est le nouveau site de support de Securimed
Nous apprenons avec plaisir la mise en ligne du nouveau site web de notre partenaire DENTAL CLINICS !
Ce site très réussi est disponible tant en version desktop que mobile et en quatre langues (anglais, français, néerlandais et russe).
C’est l’équipe du dentiste David HATZKEVICH qui a réalisé ce remarquable travail.
Conception : Dr R. BOURGUIGNON
Graphismes : Atelier de Maître LAW
Développement : Lorrain FONTAINE
Les scan-cars sont ces nouveaux contrôleurs sur roues du stationnement payant qui « industrialisent » la besogne, contrairement aux bons vieux stewards.
Le mot n’est pas trop fort, car ces contrôleurs sur roues peuvent scanner jusqu’à 1.200 véhicules… par heure !
Les scan-cars font l’objet de nombreuses controverses, notamment en raison de leur incapacité à lire la carte de stationnement des personnes à mobilité réduite, ce qui agace Unia.

Irrité d’avoir été verbalisé alors qu’il ne faisait que poster une simple lettre — mais aussi du manque de communication de la société de parking —, un prêtre de Genk (province du Limbourg) a refusé de payer la redevance et s’est donc retrouvé devant le juge de Paix.
Gregorio Aiello s’est montré convainquant en stigmatisant la différence entre « arrêt » et « stationnement » d’un véhicule — deux notions soigneusement encadrées par le Code de la route —, si bien que le juge a débouté la société de parking locale et l’a condamnée à payer tous les frais :
2022-1-4 Vonnis Parkeerretributie
Ce jugement, rendu le 4 janvier 2022, hypothèque lourdement le système controversé des scan-cars.
En effet, les stewards pouvaient vérifier si une personne était présente près du véhicule alors que la Scan-car est aveugle.
Car le terme « véhicule à l’arrêt« désigne un véhicule immobilisé pendant le temps requis pour l’embarquement ou le débarquement de personnes ou de choses alors que la redevance n’est due qu’en cas de stationnement.
Cette faille n’a évidemment pas échappé à parking.brussels, l’agence régionale bruxelloise chargée de percevoir les redevances de stationnement.
Quand Gregorio Aiello stigmatise l’attitude de la société de parking de Genk — qu’il qualifie de « robot » —, il n’imagine pas les litanies de plaintes générées par le comportement de parking.brussels.
Ces plaintes figurent en clair sur le site de Test Achats et sont visibles sur les avis de Google ; une page entière Facebook leur est même consacrée !
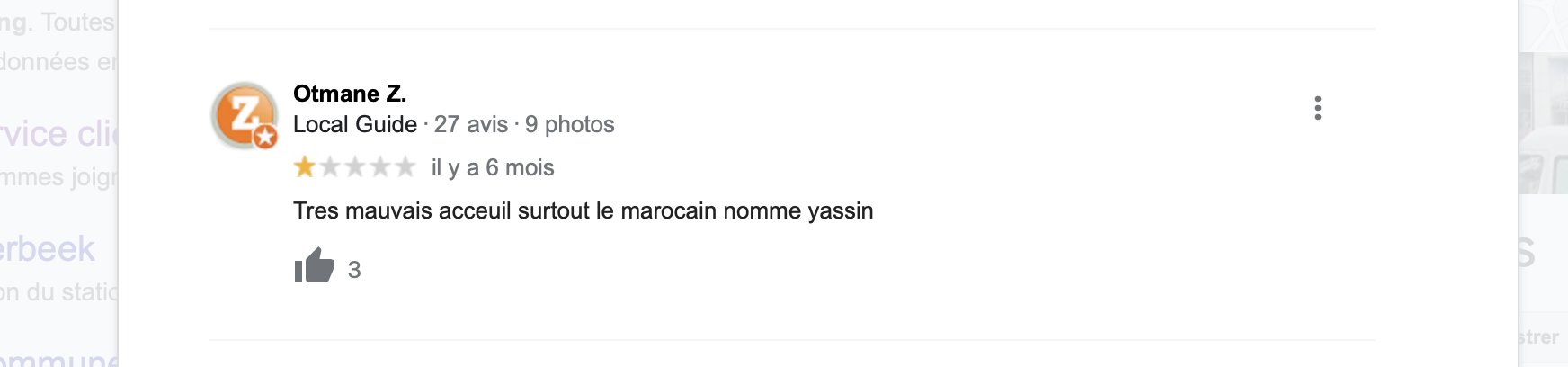
Est particulièrement visé par ces plaintes, le responsable du « service clientèle » (sic) de parking.brussels, un certain Yassin.
Ce personnage déloyal n’a effectivement pas son pareil pour répondre à côté de la plaque dans le but d’engranger toujours plus de redevances (qu’il faut d’ailleurs payer avant de contester !).
On trouvera ci-dessous le règlement de parking.brussels :
La Cour de cassation a récemment jugé (arrêt du 12 décembre 2017) que le titulaire de la plaque d’immatriculation n’était plus présumé être le conducteur du véhicule (article 67bis) lorsque la copie du procès-verbal lui était adressée au-delà du délai légal de 14 jours.

Cette décision ne s’applique évidemment pas aux voitures de société, visées à l’article 67ter (dans ce cas, la personne morale a l’obligation de renseigner l’identité du conducteur dans les quinze jours).
La date qui importe est celle de l’envoi (par la poste) de la copie du PV ; celle-ci figure sur le PV, mais dans la pratique est souvent plus tardive…
Pour le calcul du délai des quatorze jours, la date de l’infraction est incluse : si l’infraction est commise le 15 du mois, la copie du PV doit être adressée au titulaire de la plaque au plus tard le 28.
Le délai des quatorze jours est en effet un délai de rigueur.
Lorsqu’une infraction à la présente loi et à ses arrêtés d’exécution est commise avec un véhicule à moteur, immatriculé au nom d’une personne physique et que le conducteur n’a pas été identifié au moment de la constatation de l’infraction, cette infraction est censée avoir été commise par le titulaire de la plaque d’immatriculation du véhicule.
Le titulaire de la plaque d’immatriculation peut renverser cette présomption en prouvant par tout moyen de droit qu’il n’était pas le conducteur au moment des faits. Dans ce cas, il est tenu de communiquer l’identité du conducteur incontestable, sauf s’il peut prouver le vol, la fraude ou la force majeure.
La communication de l’identité du conducteur doit avoir lieu dans un délai de quinze jours à compter du jour où le titulaire de la plaque d’immatriculation peut prouver qu’il n’était pas le conducteur au moment des faits.
Le Roi peut arrêter les formalités à suivre pour réfuter la présomption et communiquer l’identité.
Le tribunal de police compétent est celui du lieu où l’infraction visée à l’alinéa 1er a été commise.
Lorsqu’une infraction à la présente loi et à ses arrêtés d’exécution est commise avec un véhicule à moteur, immatriculé au nom d’une personne morale et que le conducteur n’a pas été identifié au moment de la constatation de l’infraction, la personne morale ou la personne physique qui représente la personne morale en droit, sont tenues de communiquer l’identité du conducteur incontestable au moment des faits ou, si elles ne la connaissent pas, de communiquer l’identité de la personne responsable du véhicule, sauf si elles peuvent prouver le vol, la fraude ou la force majeure.
La communication doit avoir lieu dans les quinze jours de l’envoi de la demande de renseignements. Le Roi peut arrêter les formalités à suivre pour la communication de l’identité.
Si la personne responsable du véhicule n’était pas le conducteur au moment des faits, elle est également tenue de communiquer l’identité du conducteur incontestable selon les modalités défi nies ci-dessus.
La personne morale ou la personne physique qui représente la personne morale en droit en tant que titulaire de la plaque d’immatriculation ou en tant que détenteur du véhicule sont tenues de prendre les mesures nécessaires en vue d’assurer le respect de cette obligation.
Le tribunal de police compétent est celui du lieu où l’infraction, ayant entraîné l’application de cet article, a été commise.
Toutefois, lorsque l’infraction a été commise avec un véhicule à moteur immatriculé au nom d’une personne morale, qui a fait enregistrer le conducteur habituel à la Banque-Carrefour Véhicules, le conducteur habituel est assimilé au titulaire de la plaque d’immatriculation et l’article 67bis est d’application.
Nous publions ce très récent (8.11.2021) jugement rendu par le Juge de Paix du 6ème canton d’Anvers :
Médiateur·trice dans les soins de santé : est-ce possible ?
Cela supposerait en effet de posséder de vastes connaissances dans toutes les disciplines médicales…
Sans quoi, la tâche de ce médiateur ou de cette médiatrice se limiterait à des questions de bon sens ou à des questions juridiques (respect du taux de la convention, etc.) ou à relayer passivement, sans les comprendre, les doléances des patients — qu’ils soient de bonne ou de mauvaise foi.
L’exemple figurant ci-dessous illustre bien notre propos : une patiente se plaint que les « critères » de sa prothèse n’ont pas été respectés par le dentiste :
Service-de-médiation-fédéral.pdf
Mais quels sont donc ces fameux « critères » ?
La médiatrice Marie-Noëlle Verhaegen n’entre jamais dans la matière médicale elle-même : la patiente peut mentir à souhait !
Comme la médiatrice ne possède pas la compétence voulue, elle se contente de relayer passivement la plainte du patient, sans rien y comprendre et en écrivant même — en passant — quelques âneries à propos du nombre de châssis de prothèses, ce qui ne fait pas bonne impression.
Il faut savoir que sa fonction de médiatrice fédérale est voulue par la loi « Droits du patient » de 2002 et qu’elle publie chaque année un rapport sur ses activités.
Ledit rapport n’est d’ailleurs guère tendre avec les dentistes : dans son Rapport annuel 2007, Marie-Noëlle Verhaegen y égratigne l’ « art » dentaire — mot qu’elle a placé entre guillemets, comme si elle nourrissait des doutes quant à son sérieux.
Dans un autre rapport annuel (2011), elle stigmatise les dentistes comme étant « les praticiens les moins sensibles aux droits des patients ».
Ces rapports annuels montrent du reste que le nombre de plaintes introduites chaque année augmente sensiblement : en 2021 on devrait atteindre 700 à 800 plaintes, les dentistes faisant l’objet d’un fort pourcentage de celles-ci.
Marie-Noëlle Verhaegen est manifestement une personne « engagée » dans la défense des droits des patients, allant même jusqu’à téléphoner sans cesse au dentiste après lui avoir envoyé plusieurs courriels restés sans suite.
Elle use certes d’un ton modeste, mais il y a certainement dans ces plaintes un très grand contenu émotionnel reflété par des termes peu usités (« perdue », « désarroi », « un geste »)… en tout cas quand le patient ne ment pas pour obtenir un avantage financier.
Et c’est ce qui est regrettable…
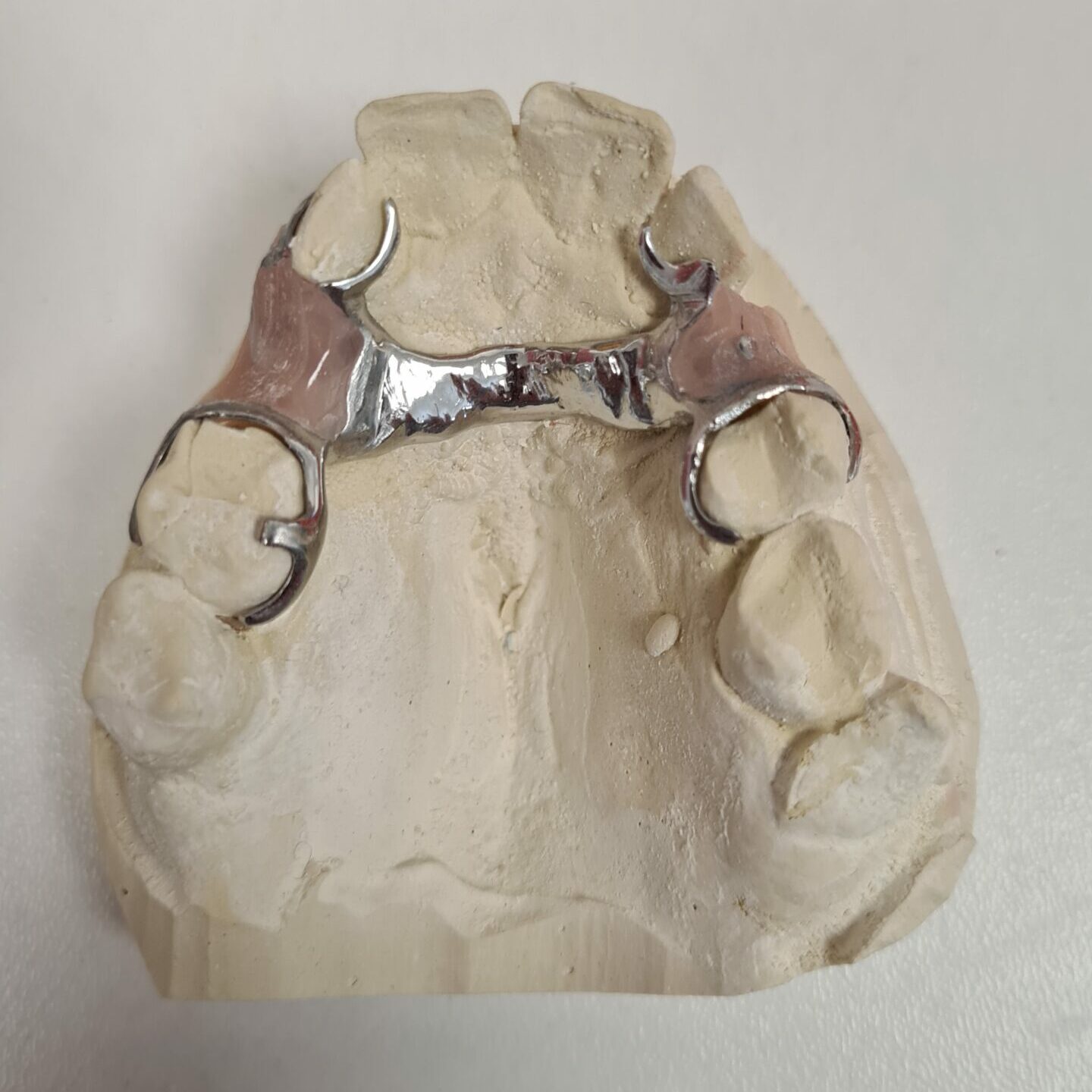
Dans l’exemple retenu afin d’illustrer la fonction de médiateur ou de médiatrice — et qui est un exemple favorable au dentiste —, la patiente a obligé celui-ci à réaliser pas moins de trois châssis de prothèse consécutifs, pour à chaque fois se plaindre que le travail ne lui convenait pas.
Au bout du troisième châssis, le dentiste lui a remis en bouche la deuxième mouture… qu’elle a trouvée parfaite, mais qu’elle a subitement rejetée… lorsque le dentiste lui a avoué qu’il s’agissait en réalité du travail précédent !
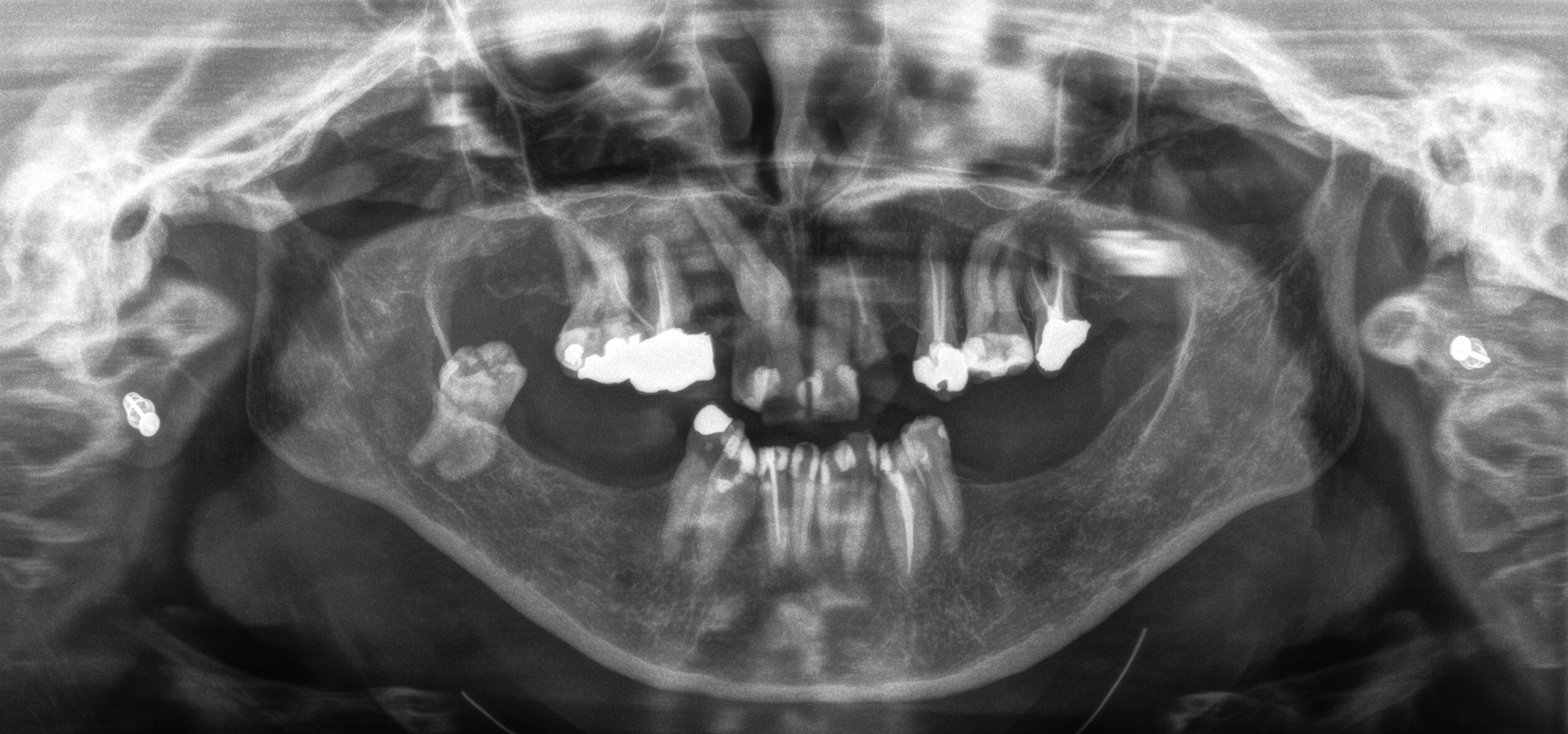
Marie-Noëlle Verhaegen affecte d’ignorer qu’une prothèse dentaire amovible — surtout nouvelle — est ressentie comme un corps étranger et que les patients prennent parfois le dentiste pour un magicien qui va leur rendre leurs vingt ans !
A noter que le médiateur ou la médiatrice peuvent réorienter la plainte du patient vers d’autres instances : Ordre des médecins, Commission médicale provinciale, etc.), mais que la loi n’oblige pas le praticien à accepter la médiation.
Attention donc : entrer — sous l’égide de Marie-Noëlle Verhaegen — dans des négociations avec le patient, c’est entrer dans un engrenage dont le praticien aura bien du mal à s’extirper !
Dental Clinics promet à tous les dentistes méritants une rémunération supérieure !
Nous recherchons en effet des dentistes présentant les trois qualités suivantes : compétence professionnelle, amabilité et dévouement.
Nous sommes prêts à accorder une rétrocession d’honoraires allant jusqu’à 55% — voire même 60% dans certains cas.
Attention : cette importante rétrocession n’est pas calculée sur base de l’honoraire de la convention (INAMI), mais sur base de celui demandé au patient (soit actuellement 130% du tarif INAMI).
La plupart des cabinets dentaires belges proposent 50% du montant INAMI, mais nous voulons les meilleurs dentistes !
A noter que tous les frais de secrétariat, de personnel, de produits et de matériel sont intégralement à la charge de Dental Clinics ; il n’y a aucun loyer à acquitter.
Nous possédons deux centres dentaires à Bruxelles ainsi qu’une importante clinique à Anvers, tous équipés du plus récent matériel radiographique allemand.
A Anvers, vous disposerez d’un vestiaire et d’un accès au réfectoire.
L’atmosphère est internationale et la langue véhiculaire est l’anglais.
Notre dentiste-chef est un spécialiste reconnu, à l’échelle nationale, de la prothèse et de l’implant dentaires.
Nous soignons tant des patients « sociaux » qu’une clientèle aisée, voire très aisée (nous disposons à cet effet d’un étage entier VIP à Anvers).
Enfin, nous pouvons vous offrir un logement de fonction temporaire dans des studios meublés nous appartenant (ainsi qu’un emplacement de parking si vous disposez d’un véhicule).
Avec un chiffre d’affaires annuel de plus de trois millions d’euros, Dental Clinics a les moyens de se réserver les meilleurs dentistes !
Intéressé ?
Adressez votre CV à robert.bourguignon@dentalclinicsgroup.com
Nous nous sommes procuré le texte du recours déposé — fait rarissime — au Conseil d’Etat en vue d’obtenir la cassation administrative de la décision de la Chambre de recours de l’INAMI, confirmant en tout point la décision de la Chambre de première instance.
On en trouvera le texte ci-dessous, au format PDF.
23/04/2020
Cette semaine, l’INAMI a demandé une information à tous les hôpitaux pour obtenir un aperçu des soins médicaux en dehors des soins COVID-19. Une nécessité pour pouvoir garantir la continuité et la qualité des soins essentiels.
Ses services d’inspection n’ont réalisé aucune inspection sur le terrain depuis le 12 mars, tenant compte du respect de la distanciation physique et de la surcharge de travail des hôpitaux en ce moment. Aucun hôpital n’a donc reçu la visite d’un inspecteur de l’INAMI.
L’INAMI a demandé une information à tous les hôpitaux pour avoir un aperçu des soins médicaux en dehors des activités du COVID pour pouvoir cartographier les interventions.
Le but est d’obtenir un aperçu des activités médicales réalisées ou planifiées entre le 30 mars et le 3 mai 2020.
En effet, il est important que les hôpitaux puissent relancer leurs activités courantes rapidement. Ceci ne sera possible que si la capacité de soins nécessaire en termes de personnes et de moyens est préservée dans la lutte contre le COVID.
Cette demande d’info n’implique ni contrôle, ni « intimidation », et ne se veut en rien répressive. L’analyse des informations sera discutée avec le Risk Management Group et d’autres partenaires.
Au quotidien, l’INAMI a pris de nombreuses initiatives pour soutenir les soignants pour qu’ils puissent se concentrer sur la lutte contre le COVID-19 et pour assurer la continuité des soins : postes de triage, structures de soins intermédiaires, remboursement de soins à distance, simplification administrative, etc.
Les patients présentant des troubles neurodéveloppementaux comme les TSA, le TDA-H ou la déficience intellectuelle sont particulièrement sensibles à un changement d’environnement spatio-temporel. Les circonstances exceptionnelles peuvent aggraver les troubles du comportement et mettre l’environnement (famille ou institution) en grande difficulté. Dans le contexte de la crise du COVID-19, l’INAMI a donc créé une prestation à distance adaptée pour les neuropédiatres. Grâce à cette prestation, ils peuvent poursuivre le suivi des enfants, des adolescents et des jeunes adultes atteints de ces troubles.
La nouvelle prestation porte le code de nomenclature 101791
Séance d’une durée de 45 minutes minimum, sans présence physique, en vue d’assurer le suivi d’enfants, d’adolescents ou de jeunes adultes de moins de 23 ans présentant des troubles neurodéveloppementaux (trouble du spectre de l’autisme, trouble déficitaire de l’attention / hyperactivité, déficience intellectuelle) associés à des troubles graves du comportement (N 25 – 50 EUR).
Cette prestation comprend :
Seuls les neuropédiatres (médecins spécialistes en neurologie ou en pédiatrie porteurs du titre professionnel particulier en neurologie pédiatrique) peuvent attester la prestation 101791.
Pour la prestation 101791 :
Ces mesures exceptionnelles entrent en vigueur le 14 mars 2020 et sont d’application pendant une période limitée liée à la pandémie du COVID-19.
On connaît la Foire du Midi, cet événement aussi folklorique que dérangeant qui avait lieu chaque été devant notre siège social1.
Prévue pour se tenir du 18 juillet au 23 août, la Foire du Midi édition 2020 n’aura finalement pas lieu : la pandémie COVID-19 aura eu raison de cet événement particulièrement dangereux sur le plan sanitaire.
Ainsi en a décidé le Conseil national de sécurité ce 15 avril lorsqu’il a interdit tous les rassemblements de masse (festivals divers, Ommegang, Fête nationale, etc.) jusqu’au 31 août…

En effet, plus d’un million de visiteurs venant des quatre coins du pays se pressaient le long de son parcours et surtout dans ses attractions, rendant toute distanciation sociale impossible — sans même évoquer le déplacement inutile pour la plupart.
Indépendamment de ses aspects sympathiques, la Foire du Midi irritait fortement les riverains par le vacarme qu’elle causait ainsi que par les problèmes de circulation et de stationnement qu’elle provoquait (l’ensemble du terre-plein central entre le boulevard du Midi et le boulevard Poincaré restait inaccessible durant deux longs mois).
De toute manière, les travaux de la ligne 3 du métro Nord l’auraient coupée en deux tronçons, situés de part et d’autre du pont ferroviaire.